Kas ir CAR-T (himērisko antigēnu receptoru T-šūna)?
Vispirms apskatīsim cilvēka imūnsistēmu.
Imūnsistēma sastāv no šūnu, audu un orgānu tīkla, kas darbojas kopā, laiaizsargāt ķermeni.Viena no svarīgām iesaistītajām šūnām ir baltās asins šūnas, ko sauc arī par leikocītiem,kuriem ir divi pamatveidi, kas apvienojas, lai meklētu un iznīcinātu slimību izraisošos organismus vaivielas.
Divi galvenie leikocītu veidi ir:
Fagocīti, šūnas, kas košļā iebrūkošos organismus.
Limfocīti, šūnas, kas ļauj organismam atcerēties un atpazīt iepriekšējos iebrucējus un palīdzētķermenis tos iznīcina.
Par fagocītiem tiek uzskatītas vairākas dažādas šūnas.Visizplatītākais veids ir neitrofīli,kas galvenokārt cīnās ar baktērijām.Ja ārsti uztraucas par bakteriālu infekciju, viņi var pasūtītasins analīze, lai noskaidrotu, vai pacientam nav infekcijas izraisīts palielināts neitrofilu skaits.
Cita veida fagocītiem ir savi uzdevumi, lai pārliecinātos, ka ķermenis reaģē atbilstošinoteiktam iebrucēja veidam.
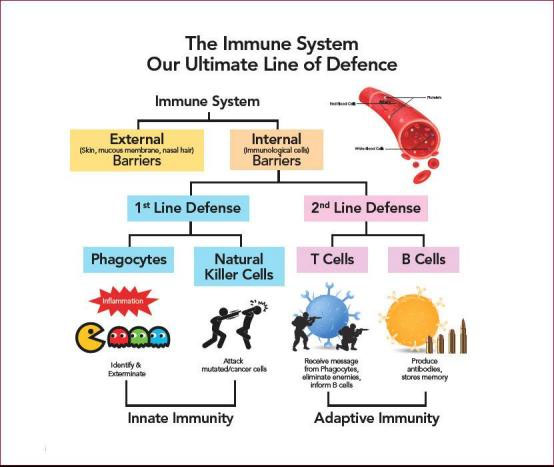

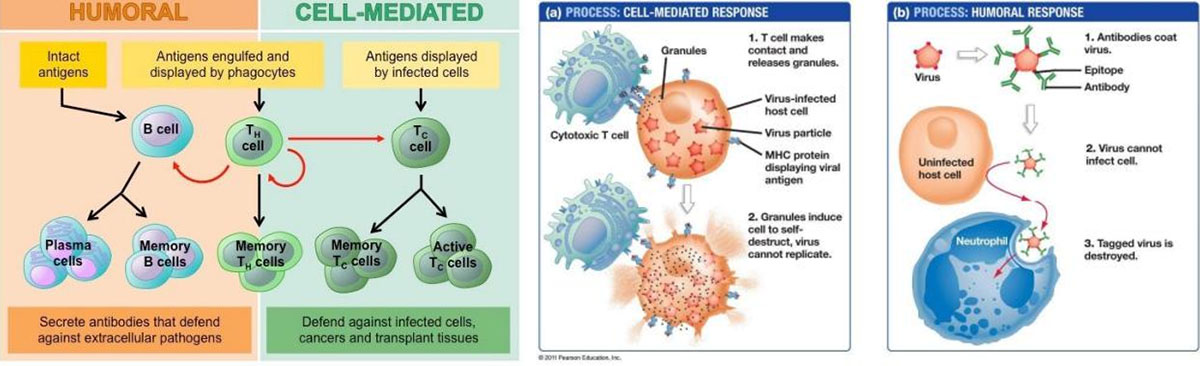
Divu veidu limfocīti ir B limfocīti un T limfocīti.Limfocīti sākaskaulu smadzenēs un vai nu paliek tur un nobriest B šūnās, vai arī aiziet uz aizkrūts dziedzeridziedzeri, kur tie nobriest T šūnās.B limfocīti un T limfocīti ir atsevišķifunkcijas: B limfocīti ir kā ķermeņa militārā izlūkošanas sistēma, kas meklē savusmērķus un nosūtot aizsardzību, lai tos bloķētu.T šūnas ir kā karavīri, iznīcinotiebrucējiem, kurus izlūkošanas sistēma ir identificējusi.
Himērisko antigēnu receptoru (CAR) T šūnu tehnoloģija: tā ir sava veida adoptējoša šūnaimūnterapija (ACI).Pacienta T šūna ekspresē CAR, izmantojot ģenētisko rekonstrukcijutehnoloģija, kas padara efektora T šūnas mērķtiecīgākas, letālākas un noturīgākas nekātradicionālās imūnās šūnas un var pārvarēt vietējo imūnsupresīvo mikrovidiaudzējs un izjaukt saimniekorganisma imūno toleranci.Šī ir specifiska imūnšūnu pretaudzēju terapija.
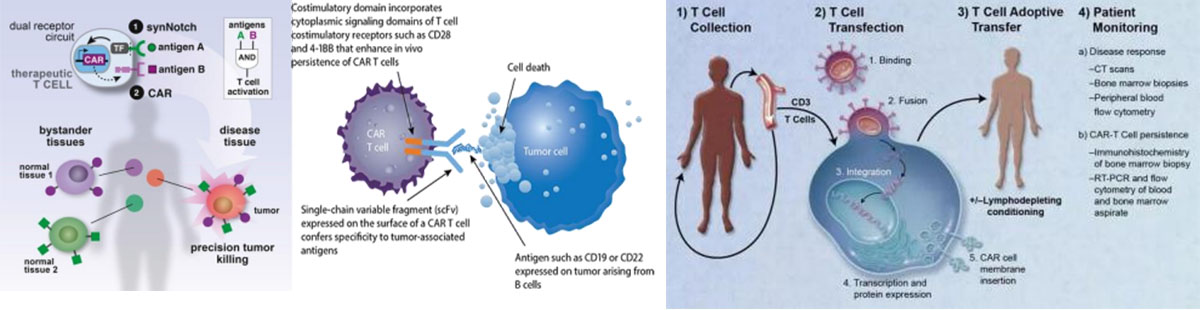
CART princips ir izņemt paša pacienta imūno T šūnu "normālo versiju".un turpināt gēnu inženieriju, montēt in vitro audzējiem specifiskiem lieliem mērķiempretkājnieku ieroci "himērisko antigēnu receptoru (CAR)", un pēc tam ievadīt izmainītās T šūnasAtgriežoties pacienta ķermenī, jauni modificētie šūnu receptori būs kā radara sistēmas uzstādīšana,kas spēj vadīt T šūnas, lai atrastu un iznīcinātu vēža šūnas.
CART priekšrocība BPIH
Sakarā ar intracelulārā signāla domēna struktūras atšķirībām, CAR ir izstrādājusi četruspaaudzes.Mēs izmantojam jaunākās paaudzes CART.
1stpaaudze: bija tikai viens intracelulārais signāla komponents un audzēja inhibīcijaefekts bija vājš.
2ndpaaudze: pievienota kostimulējoša molekula, pamatojoties uz pirmo paaudzi, unuzlabojās T šūnu spēja nogalināt audzējus.
3rdpaaudze: pamatojoties uz otrās paaudzes CAR, T šūnu spēju inhibēt audzējuproliferācija un apoptozes veicināšana tika ievērojami uzlabota.
4thpaaudze: CAR-T šūnas var būt iesaistītas audzēja šūnu populācijas attīrīšanāpakārtotā transkripcijas faktora NFAT aktivizēšana, lai inducētu interleikīnu-12 pēc CARatpazīst mērķa antigēnu.
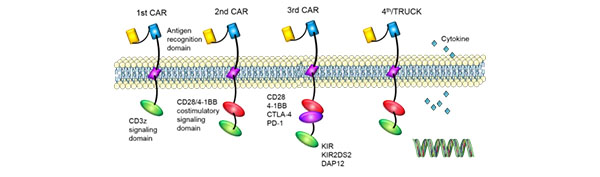

| Paaudze | Stimulēšana Faktors | Funkcija |
| 1st | CD3ζ | Specifiska T šūnu aktivācija, citotoksiska T šūna, bet nespēja vairoties un izdzīvot organismā. |
| 2nd | CD3ζ+CD28/4-1BB/OX40 | Pievienojiet kostimulatoru, uzlabojiet šūnu toksicitāti, ierobežotu proliferācijas spēju. |
| 3rd | CD3ζ+CD28/4-1BB/OX40+CD134 /CD137 | Pievienojiet 2 kostimulatorus, uzlabojietproliferācijas spēja un toksicitāte. |
| 4th | Pašnāvības gēns/Amored CAR-T (12IL) Go CAR-T | Integrēt pašnāvības gēnu, izteikt imūno faktoru un citus precīzus kontroles pasākumus. |
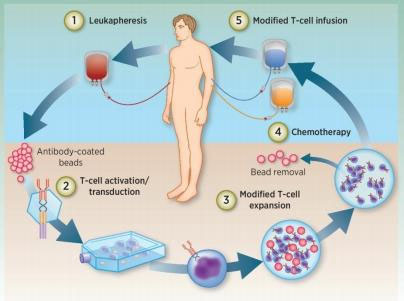
Ārstēšanas procedūra
1) Balto asinsķermenīšu izolēšana: pacienta T šūnas tiek izolētas no perifērajām asinīm.
2) T šūnu aktivācija: magnētiskās lodītes (mākslīgās dendritiskās šūnas), kas pārklātas ar antivielāmizmanto T šūnu aktivizēšanai.
3) Transfekcija: T šūnas ir ģenētiski modificētas, lai ekspresētu CAR in vitro.
4) Pastiprināšana: ģenētiski modificētās T šūnas tiek pastiprinātas in vitro.
5) Ķīmijterapija: pacients tiek iepriekš ārstēts ar ķīmijterapiju pirms T šūnu reinfūzijas.
6) Atkārtota infūzija: ģenētiski modificētās T šūnas tiek ievadītas atpakaļ pacientā.
Indikācijas
Indikācijas CAR-T
Elpošanas sistēma: plaušu vēzis (sīkšūnu karcinoma, plakanšūnu karcinoma,adenokarcinoma), nazofarneksa vēzis utt.
Gremošanas sistēma: aknu, kuņģa un kolorektālais vēzis utt.
Urīnceļu sistēma: Nieru un virsnieru karcinoma un metastātisks vēzis utt.
Asins sistēma: akūta un hroniska limfoblastiska leikēmija (T limfomaizslēgts) utt.
Cits vēzis: ļaundabīga melanoma, krūts, prostatas un mēles vēzis utt.
Operācija primārā bojājuma noņemšanai, bet imunitāte ir zema un atveseļošanās notiek lēni.
Audzēji ar plaši izplatītām metastāzēm, kuras nevarēja turpināt operāciju.
Ķīmijterapijas un staru terapijas blakusparādība ir liela vai nejutīga pret ķīmijterapiju un staru terapiju.
Novērst audzēja recidīvu pēc operācijas, ķīmijterapijas un staru terapijas.
Priekšrocības
1) CAR T šūnas ir ļoti mērķtiecīgas un var efektīvāk iznīcināt audzēja šūnas ar antigēnu specifiskumu.
2) CAR-T šūnu terapija prasa mazāk laika.CAR T nepieciešams visīsākais laiks, lai kultivētu T šūnas, jo tam ir nepieciešams mazāk šūnu ar tādu pašu apstrādes efektu.In vitro kultivēšanas ciklu var saīsināt līdz 2 nedēļām, kas lielā mērā samazināja gaidīšanas laiku.
3) CAR var atpazīt ne tikai peptīdu antigēnus, bet arī cukura un lipīdu antigēnus, paplašinot audzēja antigēnu mērķa diapazonu.CAR T terapiju neierobežo arī audzēja šūnu proteīna antigēni.CAR T var izmantot audzēja šūnu cukura un lipīdu neproteīnu antigēnus, lai identificētu antigēnus vairākās dimensijās.
4) CAR-T ir noteikta plaša spektra reproducējamība.Tā kā noteiktas vietas ir ekspresētas vairākās audzēja šūnās, piemēram, EGFR, šī antigēna CAR gēnu var plaši izmantot, tiklīdz tas ir izveidots.
5) CAR T šūnām ir imūnatmiņas funkcija un tās var izdzīvot organismā ilgu laiku.Tam ir liela klīniska nozīme, lai novērstu audzēja recidīvu.
